Une radio pulmonaire anormale soulève souvent des questions, parfois de l’inquiétude. Pourtant, ce résultat signifie surtout qu’un détail sort du cadre attendu et mérite une lecture attentive. Certaines anomalies sont bénignes, d’autres demandent des examens complémentaires, parfois rapidement. Ce guide clarifie les causes possibles, la manière d’interpréter les comptes rendus et les bons réflexes pour préparer la suite.
💡 À retenir
- Environ 10% des radios pulmonaires montrent des anomalies nécessitant des investigations supplémentaires.
- Les infections, tumeurs et maladies pulmonaires chroniques sont les principales causes d’anomalies.
- Statistiques sur la prévalence des anomalies pulmonaires dans la population.
Qu’est-ce qu’une radio pulmonaire anormale ?
On parle de radio pulmonaire anormale lorsque l’image montre un élément inattendu par rapport à un poumon sain. Cela peut s’agir d’une zone plus blanche, d’une zone plus claire, d’un épaississement des tissus, d’un épanchement ou d’un dessin bronchique accentué. L’anomalie peut être récente ou ancienne, parfois liée à une maladie passée, à une infection en cours ou à une variante sans gravité.
Dans la pratique, une proportion autour de 10% des clichés nécessitent des examens supplémentaires pour préciser l’origine. Beaucoup d’irrégularités restent bénignes, comme des cicatrices anciennes ou des variations anatomiques. La qualité de l’image, la position du patient et la superposition des structures peuvent parfois simuler une anomalie, d’où l’importance de la lecture par un radiologue.
Définition de la radio pulmonaire
La radiographie thoracique est un examen d’imagerie rapide, utilisant de faibles doses de rayons X pour visualiser poumons, cœur et structures voisines. Elle sert à évaluer la ventilation, la présence de liquides, la taille du cœur et l’aspect de la plèvre. C’est souvent le premier examen en cas de toux, fièvre, essoufflement ou douleur thoracique, car il oriente efficacement la suite du bilan.
Types d’anomalies détectées
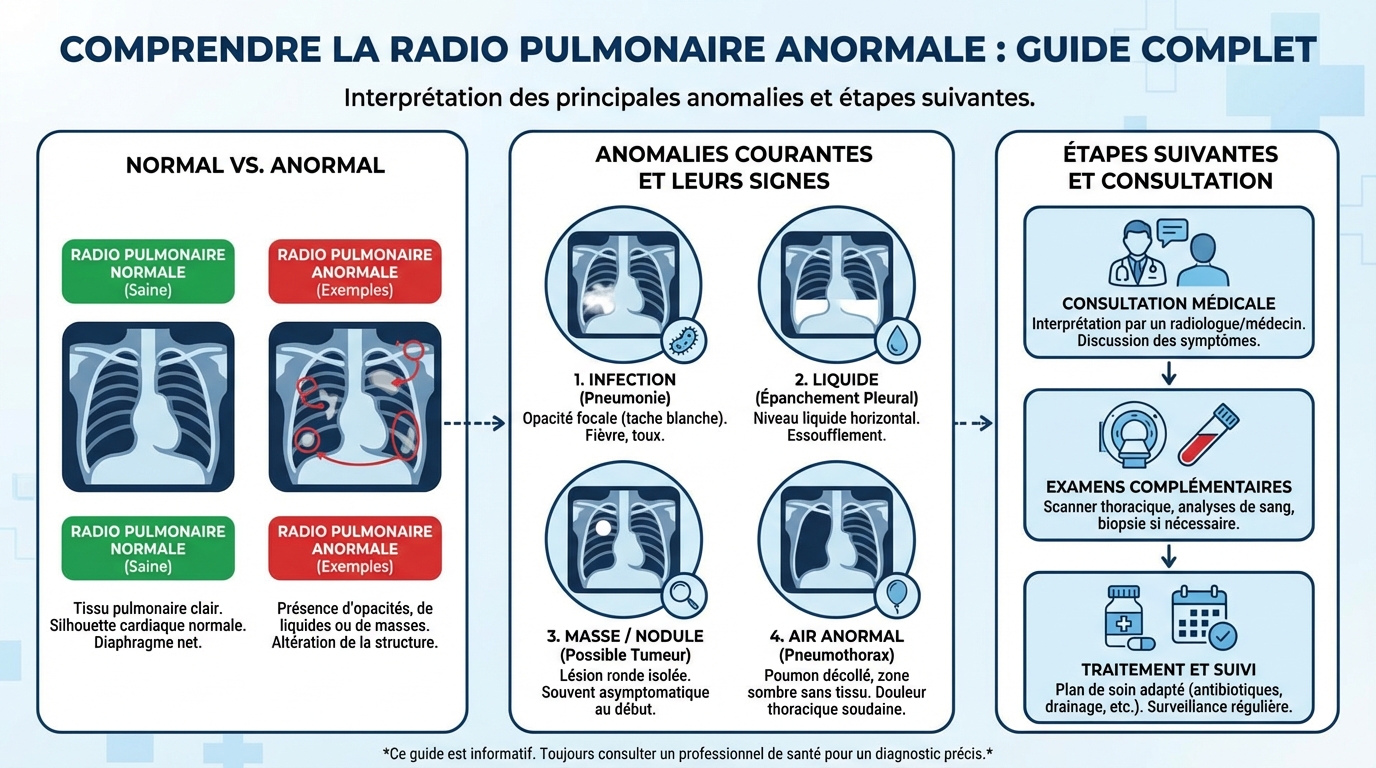
Les anomalies courantes regroupent plusieurs motifs. On retrouve par exemple des zones opaques évocatrices d’infection, des images rondes plus ou moins nettes, des affaissements partiels d’un lobe, ou encore de l’air là où il ne devrait pas y en avoir.
- Opacité alvéolaire ou interstitielle : zone plus blanche, fréquente en cas de pneumonie, d’œdème pulmonaire ou de surcharge.
- Nodule pulmonaire : petite image arrondie, souvent fortuite, nécessitant comparaison et parfois scanner pour caractérisation.
- Atélectasie : affaissement d’une partie du poumon, pouvant être lié à un bouchon de mucus, une compression ou une obstruction.
- Pneumothorax : air dans la plèvre, responsable d’un décollement pulmonaire, urgence si important.
- Épanchement pleural : liquide autour du poumon, dû à une infection, une insuffisance cardiaque ou d’autres causes.
Selon les séries publiées, entre 5 et 20% des radios réalisées en contexte de routine montrent une anomalie, et une fraction d’entre elles seulement demande une prise en charge spécifique. La probabilité augmente avec l’âge, le tabagisme et les antécédents respiratoires, ce qui explique des taux plus élevés d’anomalies chez les populations à risque.
Causes possibles d’une radio pulmonaire anormale
Les causes d’une radio pulmonaire anormale se répartissent en grandes familles : infectieuses, tumorales, inflammatoires, vasculaires, mécaniques et iatrogènes. Certaines sont fréquentes et bénignes, d’autres plus rares nécessitent une évaluation spécialisée. L’objectif du médecin est de faire le tri rapidement à l’aide des symptômes, des antécédents et parfois d’un scanner thoracique.
Les causes les plus fréquentes incluent les infections respiratoires, l’insuffisance cardiaque avec œdème pulmonaire, la bronchopneumopathie chronique obstructive et les séquelles anciennes. Les causes moins fréquentes rassemblent des tumeurs, des maladies auto-immunes ou des atteintes interstitielles qui demandent une imagerie approfondie et parfois des examens sanguins.
Facteurs de risque
Certains profils augmentent la probabilité d’observer une anomalie. Les connaître aide à prioriser les examens.
- Âge avancé, antécédents de pneumonies ou de tuberculose.
- Tabagisme et exposition professionnelle à la poussière, au silice ou à l’amiante.
- Immunodépression, traitements corticoïdes ou chimiothérapies.
- Pathologies cardiaques ou pulmonaires chroniques.
- Inhalation chronique d’irritants domestiques ou pollution importante.
Causes fréquentes à connaître : pneumonie bactérienne ou virale, y compris des images post-infectieuses transitoires, œdème pulmonaire en cas d’insuffisance cardiaque, BPCO avec hyperinflation, atélectasie liée à un encombrement bronchique, épanchement pleural lié à une infection ou à un déséquilibre cardiaque. Les nodules bénins, souvent calcifiés, restent aussi une cause régulière d’images fortuites.
Causes moins communes mais importantes : cancer bronchopulmonaire à l’origine d’un nodule ou d’une masse, fibroses pulmonaires idiopathiques ou secondaires, sarcoïdose, pneumoconioses, maladies auto-immunes avec atteinte interstitielle, infections opportunistes en contexte d’immunodépression. Une embolie pulmonaire peut être suggérée par des signes indirects, mais le diagnostic repose surtout sur des examens dédiés.
Exemples concrets : un adulte de 35 ans avec fièvre et toux productive présente une opacité lobaire typique d’une pneumonie. Une personne de 70 ans avec dyspnée chronique peut montrer une cardiomégalie et des lignes interstitielles compatibles avec un œdème. Un fumeur de longue date avec un petit nodule isolé nécessite une comparaison avec d’anciennes images et parfois un scanner pour préciser la nature.
Interprétation des résultats
Le compte rendu radiologique décrit l’emplacement, l’aspect, la taille et la densité de l’anomalie. Il précise si l’atteinte est unilatérale ou bilatérale, si les contours sont nets ou flous, et s’il existe des signes associés comme un épanchement. La conclusion propose des hypothèses diagnostiques et recommande, si besoin, un contrôle ou une imagerie complémentaire.
La radio pulmonaire anormale est une pièce du puzzle clinique. Le radiologue compare idéalement avec les clichés antérieurs pour voir si l’image est nouvelle, stable ou en régression. Une opacité alvéolaire récente oriente vers l’infectieux, un épaississement interstitiel diffus évoque un problème de surcharge ou d’atteinte interstitielle, un nodule isolé nécessite une caractérisation.
Exemples concrets d’interprétation
Quelques formulations fréquentes et leur sens pratique aident à se repérer.
- “Opacité alvéolaire basale droite” : compatible avec pneumonie si contexte fébrile, contrôle clinique et parfois radiologique après traitement.
- “Nodule de 8 mm au lobe supérieur” : comparaison aux anciens examens, discussion d’un scanner thoracique pour préciser les contours et la densité.
- “Syndrome interstitiel diffus” : rechercher surcharge cardiaque, médicaments, exposition professionnelle, ou maladie interstitielle.
Conseils pratiques pour décrypter un résultat : lisez la localisation (lobe, segment), l’aspect (alvéolaire vs interstitiel), la latéralité et les recommandations proposées. Retenez qu’un cliché normal n’exclut pas toujours une maladie débutante et qu’une image anormale n’est pas synonyme de gravité. L’examen clé proposé en seconde intention reste souvent la TDM thoracique (scanner), qui caractérise bien mieux les nodules, les fibroses et les petites atteintes périphériques.
Astuce utile : conservez vos images et comptes rendus antérieurs sur un support numérique. La comparaison est déterminante pour trancher entre image stable et anomalie récente. Cet élément peut éviter des examens inutiles ou accélérer la prise de décision si la radio pulmonaire anormale inquiète votre médecin.
Quand consulter un médecin ?
Si la radio pulmonaire anormale s’accompagne de symptômes marqués, la consultation doit être rapide. Fièvre élevée persistante, essoufflement important, douleur thoracique brutale ou sang dans les crachats justifient une évaluation sans attendre. Le contexte clinique prime, car une même image peut avoir des implications différentes selon l’âge, les antécédents et l’état général.
En l’absence de symptômes, la temporalité dépend du type d’anomalie et du risque individuel. Un contrôle radiographique à distance peut être proposé après une infection, alors qu’un nodule récent chez un fumeur peut nécessiter un scanner plus tôt. Discutez systématiquement du délai recommandé et du plan de suivi.









