La sclérose en plaques fait peur, surtout quand on se demande combien de temps on va vivre avec la maladie. Les données ont pourtant évolué de façon très positive ces dernières années. Les traitements modernes, un suivi régulier et un mode de vie adapté permettent à beaucoup de personnes de mener une vie longue et active. Voici ce qu’il faut savoir pour comprendre, agir et rester serein.
💡 À retenir
- Avec les traitements actuels, l’espérance de vie est proche de la population générale, réduite d’environ 5 à 7 ans. La majorité vit plusieurs décennies après le diagnostic.
- Environ 80% des patients vivent plus de 25 ans après le diagnostic
- L’espérance de vie peut être influencée par des facteurs comme le mode de vie et le traitement
- Les avancées médicales ont amélioré significativement la qualité de vie des patients
Qu’est-ce que la sclérose en plaques ?
La sclérose en plaques est une maladie auto-immune du système nerveux central qui touche le cerveau, la moelle épinière et les nerfs optiques. Le système immunitaire attaque la myéline, la gaine qui entoure les fibres nerveuses. Cette inflammation provoque des “plaques” et ralentit la transmission de l’influx nerveux.
La maladie évolue différemment d’une personne à l’autre. Certaines formes entraînent des poussées entrecoupées de rémissions, d’autres progressent plus lentement mais de manière continue. L’objectif des traitements actuels est de réduire l’activité inflammatoire et de préserver la fonction neurologique le plus longtemps possible.
Définition et symptômes
Les symptômes varient selon la localisation des lésions. On observe souvent une fatigue inhabituelle, des troubles de la vision (baisse de l’acuité, vision double), des fourmillements, une faiblesse musculaire, une maladresse des mains, des difficultés d’équilibre ou de marche. Certains patients rapportent des troubles urinaires, de la douleur neuropathique, des difficultés de concentration ou de mémoire.
Exemple concret: une personne peut avoir une névrite optique qui brouille la vision d’un œil pendant quelques semaines, puis récupérer partiellement. Une autre peut ressentir une faiblesse d’une jambe après un effort ou par fortes chaleurs. Ces signes justifient une évaluation en neurologie et, si besoin, une IRM pour confirmer le diagnostic de sclérose en plaques.
Espérance de vie : état des lieux
Bonne nouvelle: l’espérance de vie des personnes vivant avec la sclérose en plaques s’est nettement améliorée. Les études récentes indiquent que la réduction moyenne de l’espérance de vie est aujourd’hui limitée, souvent autour de 5 à 7 ans par rapport à la population générale, et ce chiffre continue de se réduire avec les thérapies de nouvelle génération.
Un marqueur parlant: environ 80 % des patients vivent plus de 25 ans après le diagnostic. Beaucoup atteignent un âge avancé, notamment lorsque la maladie est diagnostiquée tôt, que le suivi est régulier et que le traitement est initié rapidement.
Cette évolution positive tient à plusieurs facteurs: meilleurs traitements de fond, prise en charge des comorbidités (cardiovasculaires, métaboliques), prévention des infections et rééducation plus précoce. La qualité de vie s’en trouve également améliorée, avec des périodes de stabilité plus longues.
Statistiques sur l’espérance de vie
- Réduction moyenne actuelle estimée: 5 à 7 ans vs population générale, avec une tendance à la baisse.
- Environ 80 % vivent au-delà de 25 ans après le diagnostic, et beaucoup plus avec un traitement efficace et régulier.
- Les formes rémittentes ont globalement un pronostic meilleur que les formes progressives d’emblée.
- Le pronostic s’améliore pour les personnes diagnostiquées à l’ère des traitements de haute efficacité.
Ces chiffres sont des moyennes. À l’échelle individuelle, l’histoire de la maladie peut diverger selon le phénotype, l’âge au diagnostic, la rapidité d’accès aux soins spécialisés et l’adhérence thérapeutique.
Facteurs influençant l’espérance de vie
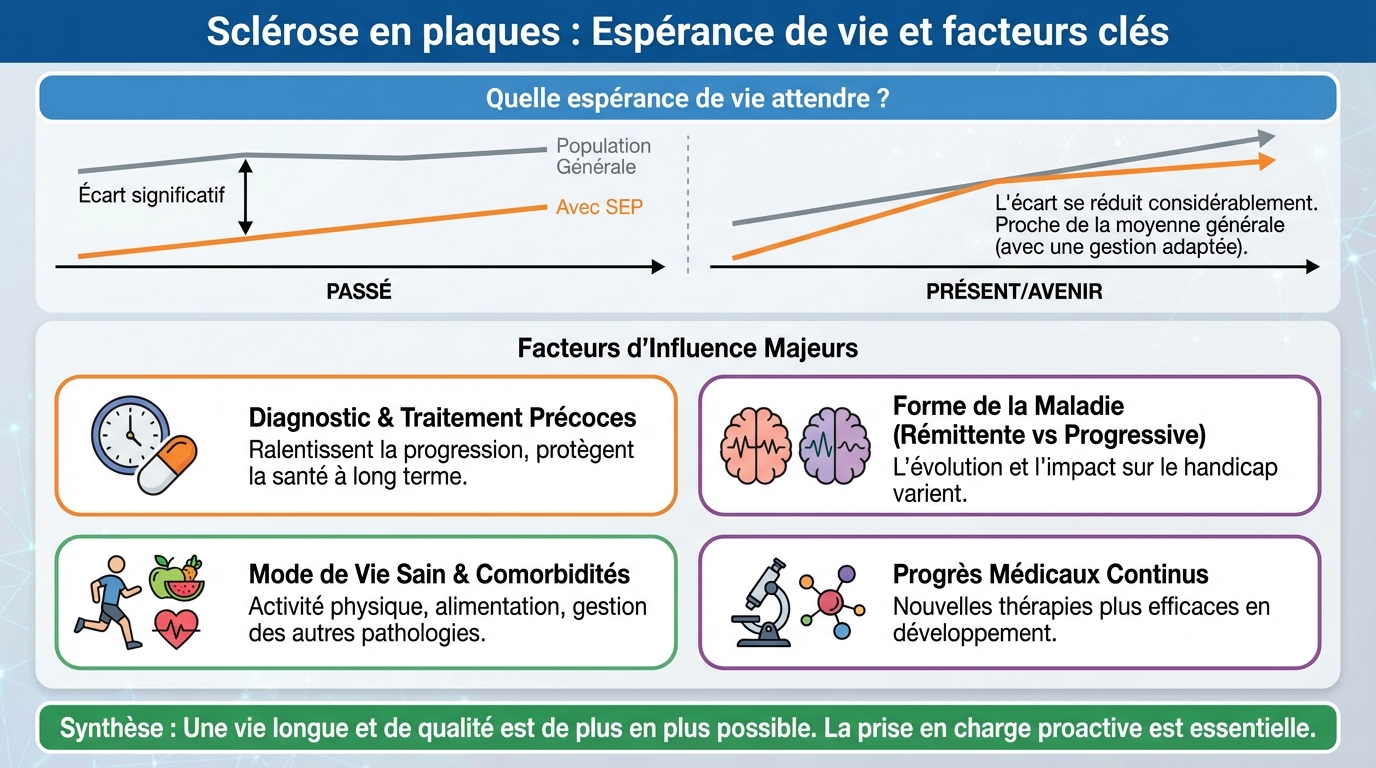
Certains éléments ne peuvent pas être modifiés, comme l’âge au diagnostic, la forme de la maladie (rémittente ou progressive) ou la charge lésionnelle initiale à l’IRM. D’autres, en revanche, sont modulables et pèsent lourd dans l’équation: habitudes de vie, suivi médical, prévention des complications et gestion des comorbidités.
Les comorbidités cardio-métaboliques (hypertension, diabète, dyslipidémie), les infections respiratoires ou urinaires répétées, la sédentarité et le stress chronique peuvent aggraver le handicap et augmenter le risque de complications. À l’inverse, une activité physique adaptée, un sommeil réparateur et une bonne santé mentale soutiennent fortement le pronostic.
État de santé général et mode de vie
- Tabagisme: associé à une progression plus rapide et à plus de complications. L’arrêt du tabac améliore nettement le pronostic.
- Adhérence thérapeutique: prendre son traitement de fond régulièrement réduit les poussées, l’inflammation et le risque de séquelles.
- Comorbidités cardio-métaboliques: les dépister et les traiter diminue le risque d’événements graves et de perte d’autonomie.
- Vaccinations et prévention: limiter les infections diminue les hospitalisations et les décompensations.
- Activité physique: renforce l’endurance, l’équilibre, l’humeur et réduit la fatigue à long terme.
Exemple pratique: un programme hebdomadaire combinant 2 séances de renforcement doux, 2 sorties de marche de 30 minutes et des étirements quotidiens peut réduire la fatigue et améliorer la marche. Couplé à une alimentation équilibrée et à un suivi de vitamine D, l’impact cumulatif sur la santé globale est significatif.
Avancées médicales et traitements
Les traitements de fond ont transformé le pronostic. Les options vont des immunomodulateurs historiques aux thérapies hautement efficaces comme les anticorps monoclonaux anti-CD20. Le choix se fait en fonction du profil de la maladie, des comorbidités et des préférences du patient, avec une stratégie d’escalade ou d’emblée haute efficacité.
Le suivi rapproché par IRM et la surveillance d’objectifs cliniques (absence de poussées, stabilité du handicap) visent le concept de NEDA (No Evidence of Disease Activity). Plus tôt la maladie est stabilisée, meilleur est le pronostic sur plusieurs décennies.
Nouveaux traitements
- Molécules en développement qui ciblent finement l’activation des lymphocytes (ex: inhibiteurs de BTK), avec l’objectif de freiner l’inflammation chronique.
- Stratégies de remyélinisation visant à réparer la gaine de myéline et à protéger les neurones.
- Biomarqueurs (neurofilaments) pour mesurer plus précisément l’activité de la maladie et personnaliser la prise en charge.
- Outils numériques et suivi à domicile pour détecter précocement les changements et ajuster le traitement.
Témoignage bref: “Camille, 34 ans”, diagnostiquée après une névrite optique, a débuté un traitement de haute efficacité et un programme de rééducation. Deux ans plus tard, pas de nouvelle poussée, reprise du travail à temps plein et randonnées le week-end. Son exemple illustre l’impact d’une prise en charge précoce et coordonnée.
Les soins de support comptent aussi: kinésithérapie, ergothérapie, prise en charge de la douleur, sphère urinaire, orthophonie, soutien psychologique, accompagnement social. Mieux on traite les symptômes, plus on prévient les complications qui pèsent sur l’espérance de vie.
Vivre avec la sclérose en plaques
Au-delà des chiffres, le quotidien avec la sclérose en plaques se construit avec des routines protectrices et des objectifs réalistes. S’entourer d’une équipe experte, ajuster l’environnement de travail, anticiper les périodes de fatigue et planifier ses activités font une vraie différence sur la durée.
Le mental compte énormément. Se sentir soutenu par ses proches, échanger avec des pairs et bénéficier d’un accompagnement psychologique si nécessaire aident à maintenir l’élan, à mieux gérer les symptômes et à rester acteur de sa santé.









